بازسازی شکستگی جمجمه پیچیده به وسیله پروتز کرانیوپلاستی تیتانیومی یک تکه – قسمت سوم
نتایج
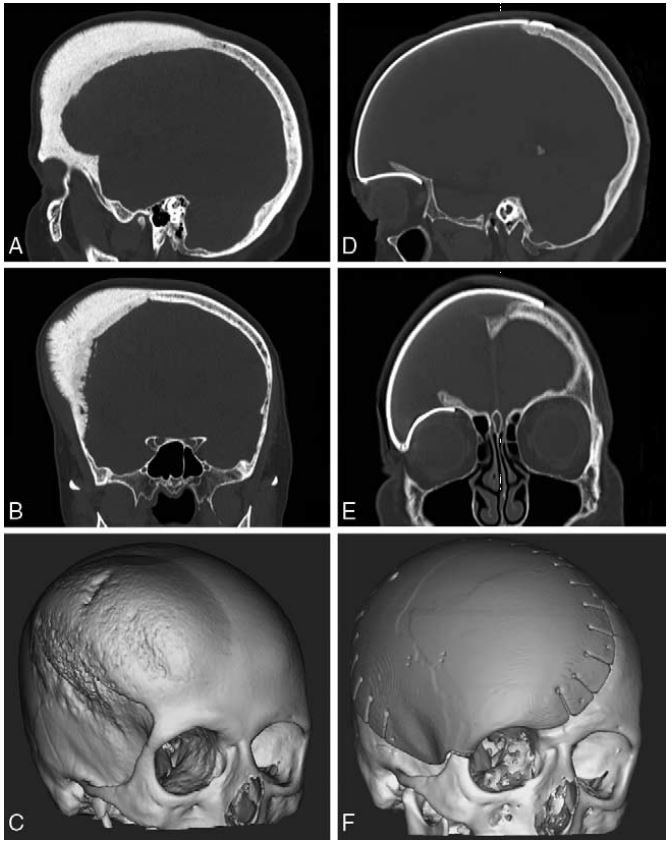
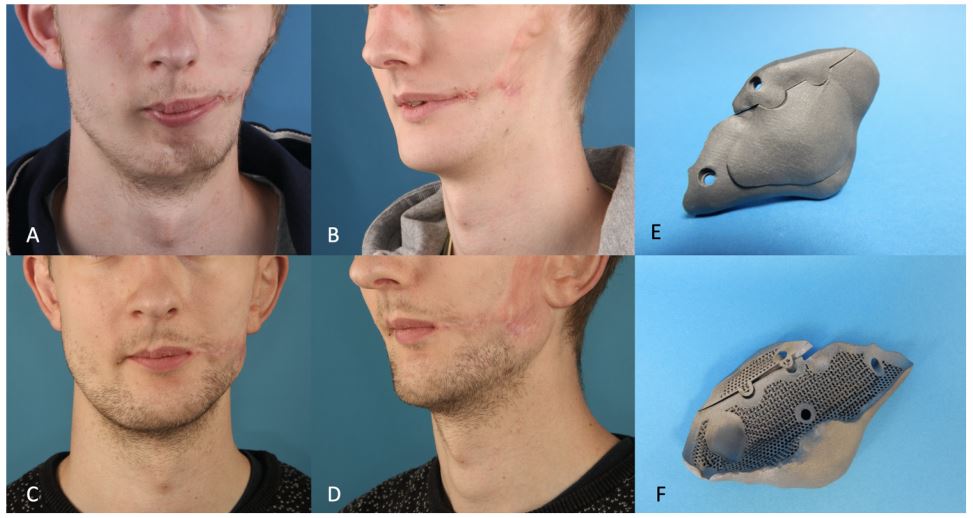
تصاویر پس از جراحی نشان دهنده بافت نرمی در بالای آرک زایگومای سمت راست است که مربوط به اتصال مجدد عضله تمپورال است. مساله از دست رفتن عضلات تمپورال پس از جراحی پروتز کرانیوپلاستی رایج و مشخص است.
وقوع تحلیل فلپ استخوانی اوتوژنس در جراحی کرانیوپلاستی بین ۳ تا ۲۲ درصد است. در جراحی کرانیوپلاستی به کمک پیوند استخوان بروملند و همکارانش گزارش کردند ۲/۹ درصد بیماران دچار ایجاد عفونت پس از جراحی و نیازمند به خارج سازی قطعه و ۷/۱۹ درصد بیماران با تحلیل استخوان همراه بودهاند. این موارد به همراه ناحیه بزرگ اسخوان از دست رفته در ناحیه جمجمه ما را به استفاده از پروتز مصنوعی ترغیب کرد. تیتانیوم مادهای است که از نظر جایگذاری ساده، استریلسازی، اماده بودن برای استفاده، در دسترس بودن، غیرقابلجذب بودن، وزن کم، استحکام بالا، از نظر بیولوژیکی بیاثر و رادیولوسنت بودن مادهای مناسب برای کرانیوپلاستی است.
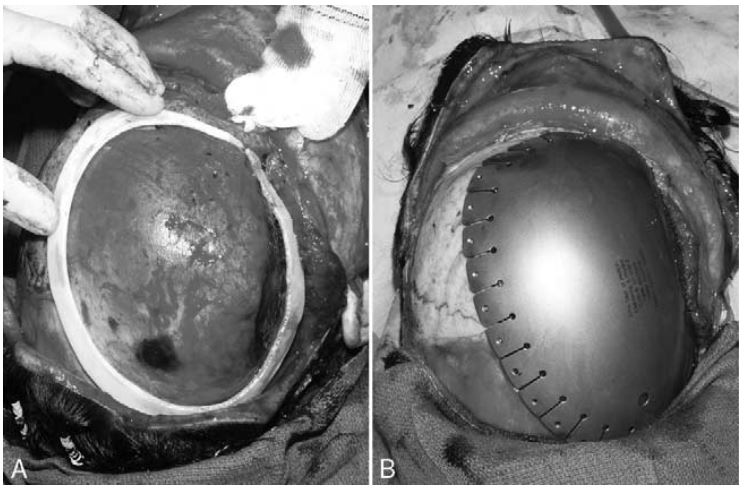
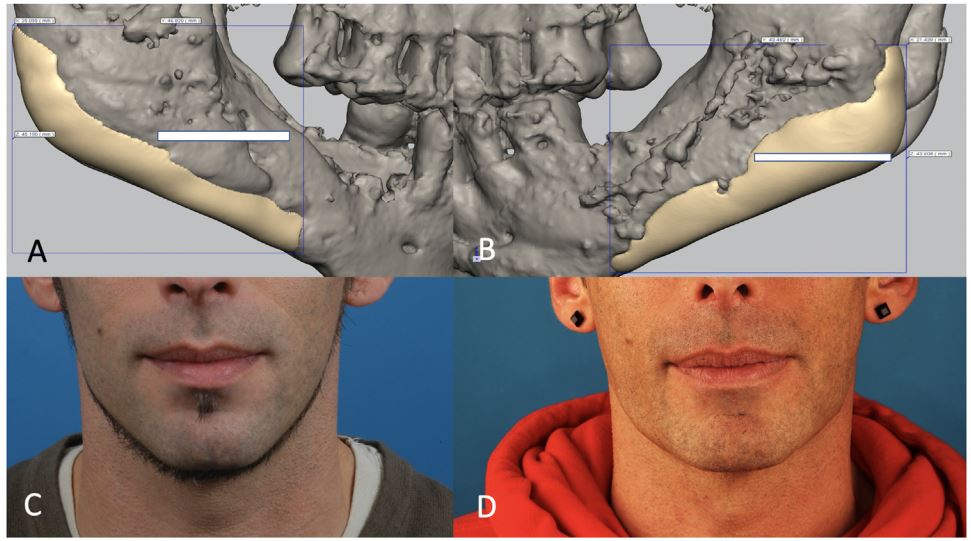
استفاده از مش تیتانیومی روشی رایج در بازسازی ضایعات نواجی کرانیال است اما در مواردی که ناحیه آسیب بزرگ باشد چالشهای مرتبط استفاده از قالب برای شکل دادن و عدم استحکام کافی باعث میشود استفاده از پلیتهای تیتانیومی ترجیح داده شود.
این کیس جراحی از این منظر قابل توجه است که مساله و مشکل عدم قرینگی ایجاد شده پس از عمل از نظر ما در اثر تخلیه نواحی تمپورال نبوده و بیشتر در اثر تجمع بافت در نواحی آرک زایگوما راست است. این افزایش حجم در تصاویر پس از عمل قابل مشاهده بوده و در نتایج پس از جراحی هم به صورت پیوسته گزارش شده است. نواحی تمپورال به صورت نسبتی قرینه هستند و عدم قرینگی غالب در اثر تجمع بافت است و نه در اثر از دست رفتن حجمی از جمجمه.
با ظهور تکنولوژی پرینت سه بعدی تیتانیوم تولید انحناهای پیچیده به سادگی و سهولت قابل انجام خواهد بود و نیاز به پرداخت و آماده سازی تیتانیوم از بین خواهد رفت.