پروتز سابپریوستئال تولیدشده به روش افزایشی – قسمت دوم
مواد
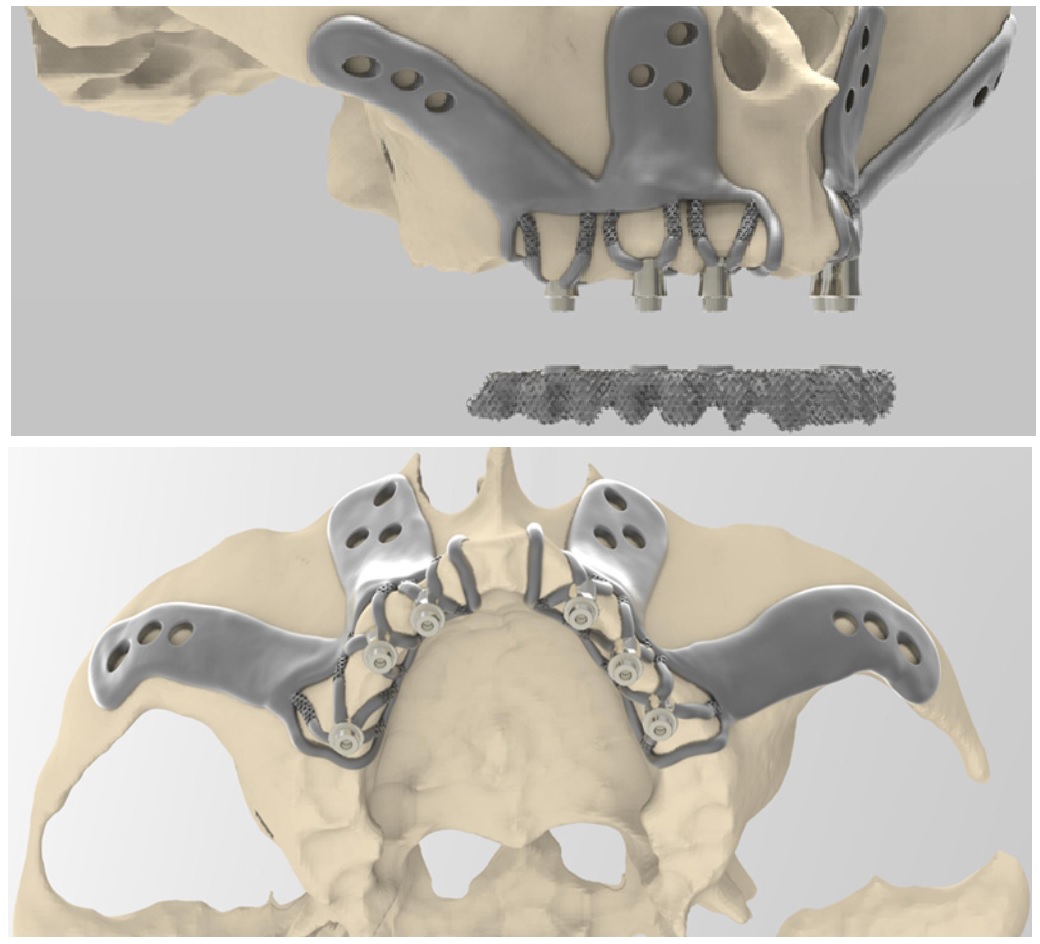
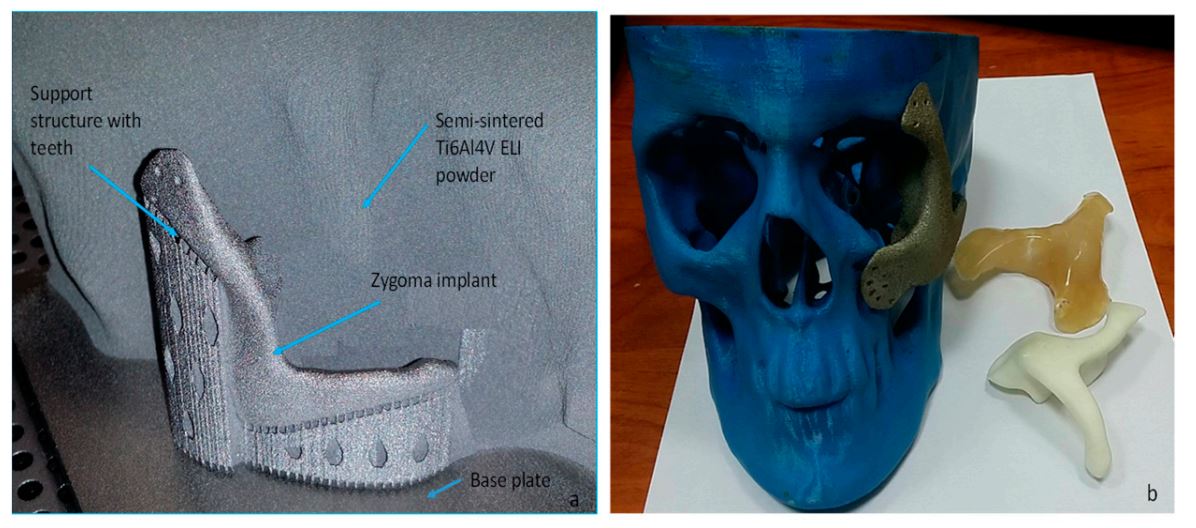
پروتز سابپریوستئال و میله موقت به روش افزایشی و از جنس تیتانیوم گرید ۲۳ ELI (بین نشینی فوقالعاده کم) تولید میشوند.
جایگذاری
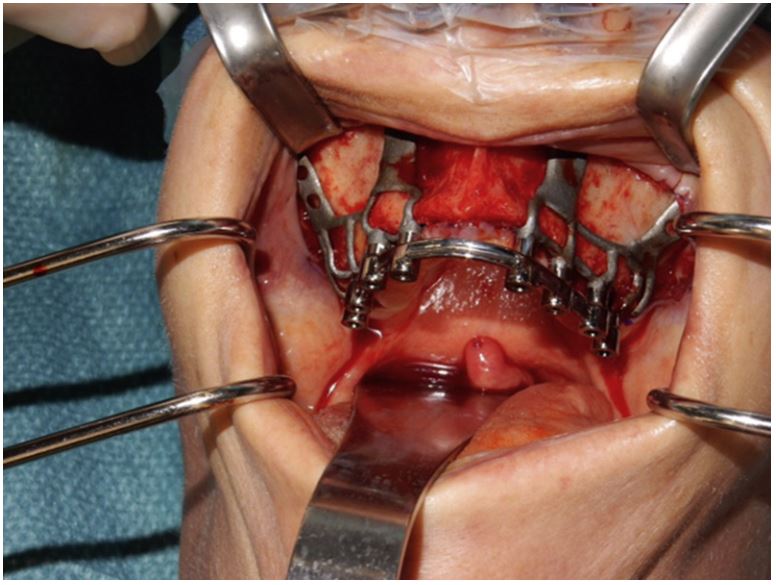
در حالی که بیمار تحت بیهوشی عمومی یا موضعی است، یک برش کرستال در یک میلیمتری انتهای مرز مخاطی ایجاد میشود، در حالی که برشهای شلکننده در میانه و پشت غده ایجاد میشوند (شکل ۳). دیسکسیون فلپ سابپریوستئال در مناطق باکال و کام انجام میشود.
AMSIJI ها از چپ و راست فیت میشوند؛ به خاطر دقیق بودن اندازهها، ممکن است نیاز به کمی فشار باشد.
سازه میله موقتی با استفاده از یک پیچگوشتی شش ضلعی از هر نوعی که مورد ترجیح دندانپزشک است متصل میشود. لود جویدن برای دو ماه کاهش مییابد تا امکان استئو اینتگریشن بدون مزاحمت با بارگذاری پیش رونده فراهم شود.
پتانسیل پری ایمپلنتایتیس با تکنیک ارائه شده در اینجا حفظ میشود. امکان شیوع موکوزیت پری اباتمنت وجود دارد، که با قطع اتصال اباتمنت با قاب اصلی از طریق بریدن چهار بازو به کمک ابزار چرخان برطرف میشود. این کار در مناطقی انجام میشود که مشخصا ضعیف طراحی شدهاند تا برش تسهیل شده و در نتیجه از التهاب استخوان و مخاط جلوگیری شود. تعدادی از اباتمنتها میتوانند پیش از شکست سیستم برداشته شوند.
در حالی که پروتزهای زایگوما میتوانند نرخ ماندگاری بالینی ۷/۹۶٪ داشته باشند، همچنین میتوانند منجر به سینوزیت، عفوتا بافت نرم و فیستول اورونازال شوند و بهلحاظ فنی برای متخصص پروتز و تکنسین آزمایشگاه چالشبرانگیز باشند.
در عوض، AMSJI ها یک رویکرد پروتزی جایگزین را برای موارد آتروفی استخوانی شدید ارائه میدهند. این رویکرد مهندسی معکوس پروتز محور شخصیسازیشده از استفاده از گرافت استخوانی جلوگیری کرده و امکان بازیابی عملکردی فوری را در یک جلسه جراحی فراهم میکند. این موضوع که آیا چارچوب تیتانیومی سفتشده با پیچ و شخصیسازیشده با اباتمنتهای جداشدنی عملکرد بهتری از چارچوب ویتالیومی تولیدشده از طریق تکنیک لاست واکس دارد یا خیر هنوز بهلحاظ بالینی اثبات نشدهاست.
AMSIJI ها همان پروتز سابپریوستئال تولیدشده به روش افزایشی هستند.