مدلهای آناتومیک و کمک به بهبود نتایج جراحی
بررسی مدلهای آناتومیک سهبعدی برای کاربردهای جراحی، زمینه مهمی است که میتواند نتایج جراحی را بهبود بخشد، خطاهای پزشکی را کاهش دهد و موجب بهبود ایمنی بیمار گردد.
پیشرفتهای اخیر در فناوریهای پرینت سهبعدی، ایجاد مدل آناتومیک را با هدف ارائه راهحلی مؤثر برای برنامهریزی قبل از عمل، تسهیل کرده است.
در این مطلب به بررسی نقش مدل جراحی و کاربرد تکنولوژی پرینت سهبعدی در پزشکی میپردازیم.
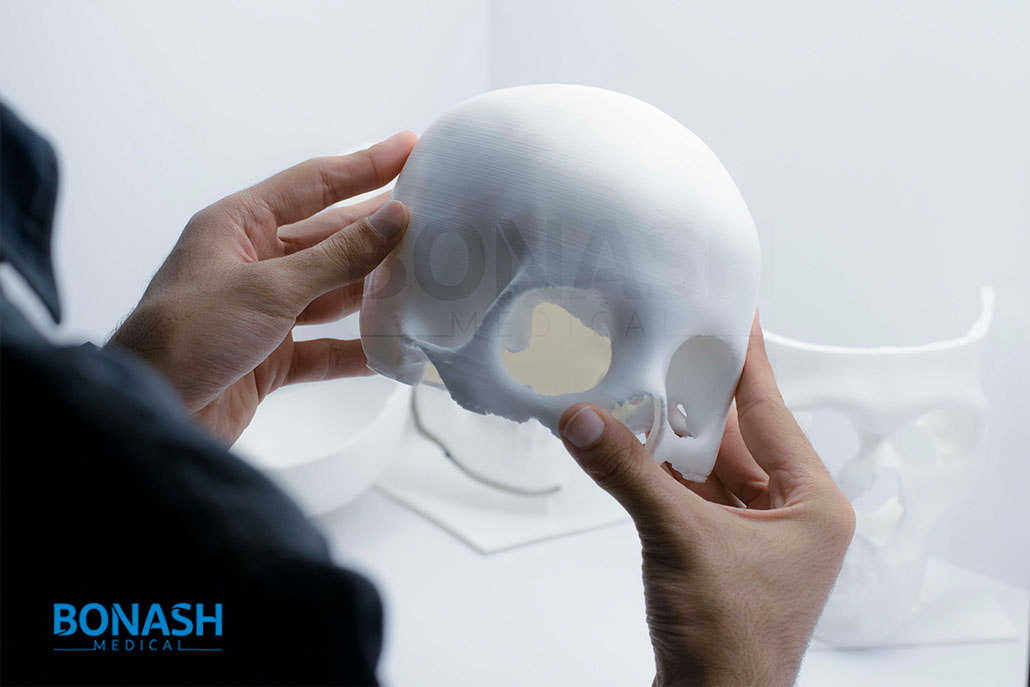
کاربرد پرینت سهبعدی در پزشکی و تولید مدلهای جراحی
توسعه مدل های آناتومیک با ویژگیهای دقیق آناتومیک میتواند به طور قابلتوجهی درک مناطق هدف جراحی را در تمرین پیش از جراحی بهبود بخشد و حتی برای آموزش مورد استفاده قرار گیرد.
در سالهای اخیر، روشهای نمونهسازی سریع، مانند پرینت سهبعدی همراه با تکنیکهای تصویربرداری سهبعدی، تولید مدل آناتومیک را امکانپذیر کرده است.
نقش مدلهای آناتومیک در بهبود نتایج جراحی
خطاهای پزشکی یک نگرانی عمده در عملهای جراحی است که این مساله نیاز به برنامهریزی و تمرین قبل از عمل را نشان میدهد.
استفاده از مدل آناتومیک در جراحیها، میتواند به کاهش مرگ و میر بیماران، عوارض جراحی و زمان عمل کمک کند. همچنین همراه با فراهم کردن امکان آموزش جراحی در خارج از اتاقهای عمل باعث تکامل تکنیکهای مختلف برای برنامهریزی و آموزش جراحی شده است.
تولید مدل آناتومیک به روش پرینت سهبعدی چگونه انجام میگیرد؟
فرآیند پرینت سهبعدی مدل آناتومیک، با به دست آوردن اطلاعات آناتومیکی اندام مورد نظر بیمار از طریق روشهای مختلف تصویربرداری مانند سیتی اسکن یا امآرآی آغاز میشود.
این تصاویر معمولاً در قالب فایلهای DICOM هستند که نمیتوانند مستقیماً توسط پرینتر سهبعدی استفاده شوند.
بنابراین، تصاویر بهدستآمده باید پسپردازش شوند تا ابتدا ناحیه مورد نظر با استفاده از نرمافزارهایی مانند Vitrea و Mimics شناسایی شود و سپس بصورت یک فایل (STL) برای تولید با پرینتر سهبعدی فرستاده شود.
متریال مورد استفاده در تولید مدل آناتومیک
اکثر مدلهای آناتومیک تولید شده به روش پرینت سهبعدی ، بر اساس فناوریهای FDM، PolyJet، استریولیتوگرافی یا پرینت سهبعدی جوهرافشان ساخته شدهاند.
مدل جراحی تولید شده با پرینتر سه بعدی عمدتاً با استفاده از انتخاب محدودی از پلاستیکهای سفت و سخت تجاری ساخته میشدند، که به دلیل دقت در نمایش آناتومی بیمار با هزینه نسبتا کم هنوز محبوب هستند.
کاربرد مدل آناتومیک در جراحیهای پیشرفته
اگرچه مدلهای آناتومیک ساخته شده با پرینتر سهبعدی برای برنامهریزی و تمرین جراحی مفید بودهاند، اما کارایی این مدلها در برخی جراحیهای پیشرفته با دو مساله مواجه است:
مساله اول
علیرغم ارائه آناتومی صحیح، مدل آناتومیک سهبعدی قادر به تقلید دقیق خواص فیزیکی بافت اندام از جمله حس لامسه، خواص مکانیکی (مانند مدول الاستیک، رفتار ویسکوالاستیک، و سختی) و رنگ نیستند که این موضوع اثربخشی آنها را در برنامهریزی قبل از عمل، تمرین با ابزارهای جراحی و کارهای دیگر مانند فشار دادن، بخیه زدن، برش و تشریح را محدود میکند.
مساله دوم
مدل آناتومیک فاقد عملکردی برای ارائه بازخورد کمی ناشی از دستکاری اندام و بافت هستند. این عملکرد میتواند یک افزونه مهم برای استادان یا شبیهسازهای جراحی باشد تا به متخصصان پزشکی در ارزیابی و کنترل کمی وظایف انجام شده خود، مانند میزان فشار وارد شده به اندامها از طریق دستها و ابزارهای تشخیصی، کمک کند.
“نقل مطالب با ذکر منبع بلامانع است”


