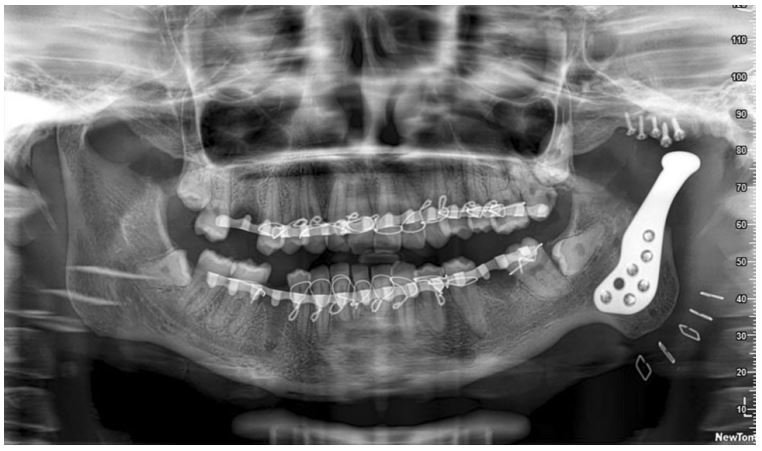
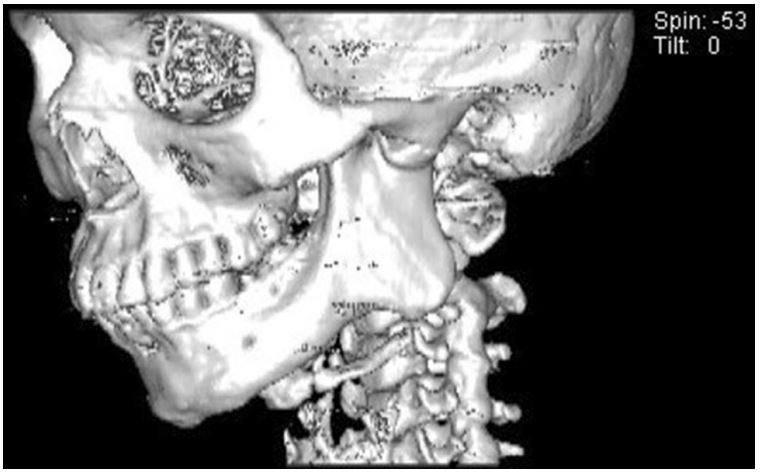
پروتزهای سفارشی پرینت سهبعدی شده سابپریوستئال تیتانیومی برای بازساری آتروفی مندیبل خلفی در بیماران مسن – قسمت اول
تاریخچه پروتزهای سابپریو استئال
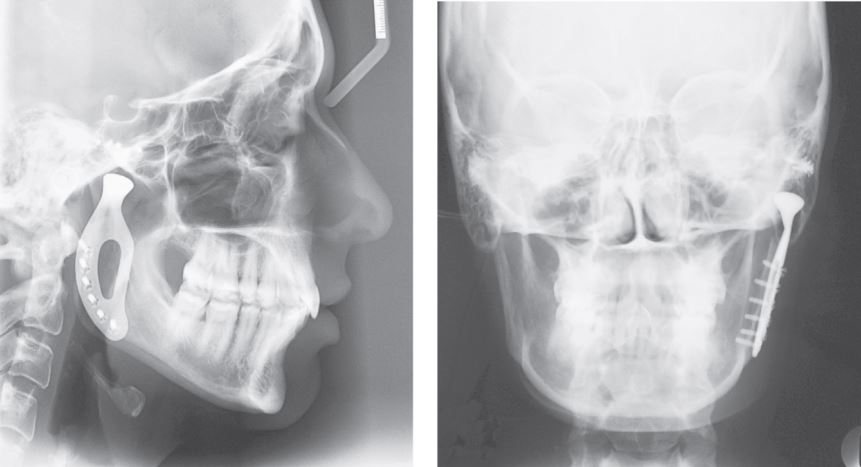
پروتزهای سابپریوستئال اولین بار در اواسط قرن گذشته در سوئد و ایالات متحده معرفی شدند. این پروتزها فیکساتورهایی سفارشی بودند که در زیر لایه پریوست قرار گرفته و از طریق تماس با استخوان زیر آن و به کمک پیچهای فیکسیشن و غشا مخاطی که بر روی آن قرار میگیرد ثابت میشدند. آنها عموما از جنسهای کبالت کرم و یا آلیاژهای تتیانیوم ساخته میشدند و به صورت پروتزهایی که با عبور از بافت مخاط در داخل حفره دهان ظاهر میشوند طراحی و استفاده میشدند.
در آن زمان تولید و استفاده از این نوع پروتزها از نظر فنی کاری دشوار بود چرا که نیاز بود در مرحله اول جراحی شرایط فیزیکی استخوانهای باقیمانده مورد ارزیابی و ثبت قرار گیرد که این جراحی ابتدایی برای بیماران به شدت آزاردهنده بود. پس از آن، در حین جراحیِ جایگذاری، میزان دقت این پروتزها به شدت پایین بود که این مساله ریسک حصول نتایج غیرقابل پیشبینی را افزایش میداد. در حقیقت نیاز به تطابق این پروتز با استخوان در طول جراحی میتوانست منجر به طولانی شدن زمان جراحی شود که این مساله خطر بروز عوارض و عفونت را افزایش میداد.
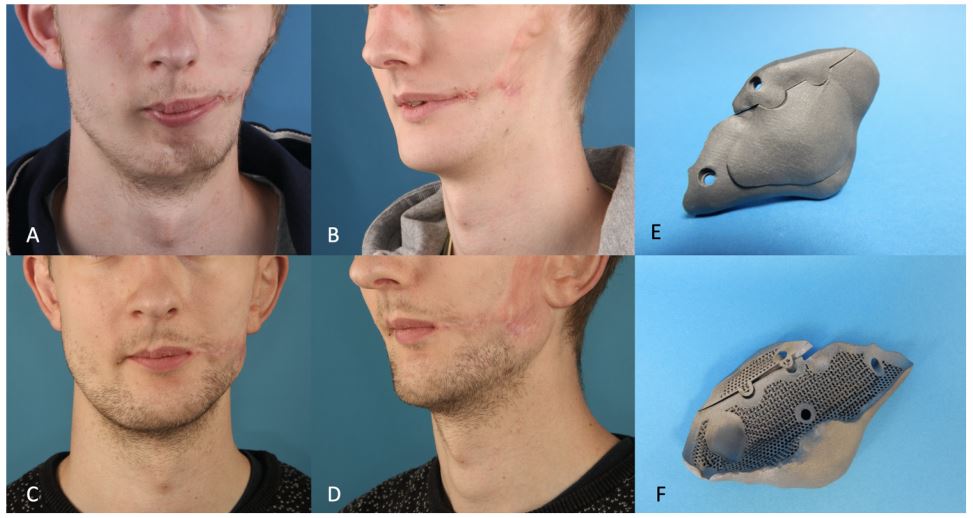
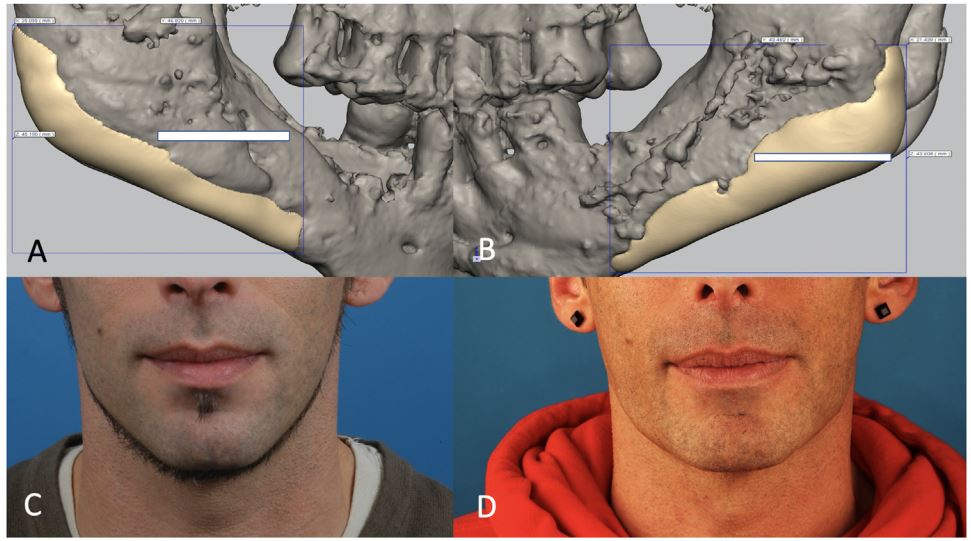
پروتزهای سابپریوستال برای سالها مورد استفاده قرار گرفتند اما به دلیل مشکل جایگذاری و نرخ عوارض بالا با ایمپلنتهای دروناستخوانی (ایمپلنتهای امروزی) که توسط پروفسور برنمارک در دانشگاه گوتنبرگ معرفی شدند جایگزین شدند. این نوع ایمپلنت بسیاری از مشکلات پروتزهای سابپریوستئال را حل کرده و به سرعت جای آن را گرفت.
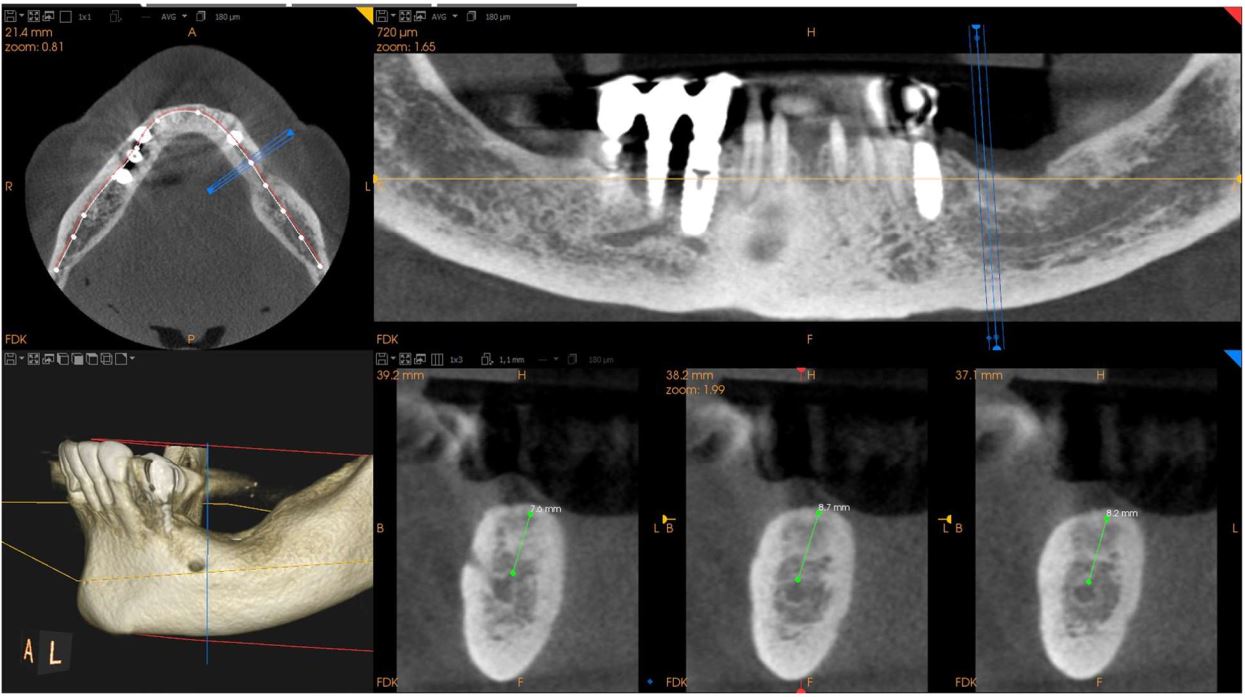
یکی از شرایط مورد نیاز برای کاشت ایمپلنتهای دروناستخوانی کمیت و کیفیت کافی استخوان است. در نبود این شرایط سه گزینه در حال حاضر وجود دارد.
در پست بعدی هر یک از این روشها به صورت خلاصه معرفی شده و در نهایت راهحلی که فناوریهای نوین علوم ساخت و تولید از جمله تکنولوژیهای پرینت سهبعدی فلزات در این زمینه ارائه میدهند به تفضیل معرفی خواهد شد.